COVID-19 pandemijos metu išryškėjo sveikatos apsaugos spragos – žmonėms, kurie serga prieširdžių virpėjimu ir dėl to patiria insultą, sunkiau patekti į gydymo įstaigas atlikti būtinų kraujo krešėjimo tyrimų, o alternatyvių vaistų, kuriuos vartojant nereikėtų tokių tyrimų, ne visi gali gauti dėl kompensuojamųjų vaistų skyrimo tvarkos.
Bijo ir insulto, ir viruso
Vytautas prieš dvejus metus patyrė insultą. „Laimė, užsikimšo maža kraujagyslė. Dabar tik kartais „susisuka“ galva ir ranka nelabai nori klausyti. O taip – viskas gerai“, – sako 65-erių vyras.
Kaunietis daugelį metų kenčia nuo aukšto kraujospūdžio ir prieširdžių virpėjimo. Kad vėl neištiktų insultas, jis vartoja kraujo krešėjimą reguliuojančių vaistų – varfarino. Kiekvieną mėnesį jis turi eiti į polikliniką kraujo tyrimo. Paskui gydytoja nustato vaisto dozę. Vytautas sako, kad kartais kelis mėnesius ji būna tokia pati, o kartais smarkiai skiriasi. „Pastarąjį kartą gydytoja liepė gerti daugiau vaistų, sakė, matyt, prisivalgiau daug daržovių“, – pasakoja vyras.
Nors Vytautas bijo insulto, tačiau bijo ir COVID-19 infekcijos ir svarsto, kad gal kitą mėnesį neis pas daktarus, kad neužsikrėstų. „Per televiziją sako, kad eiti į lauką pavojinga, geriau likti namie. Nežinau, ką daryti“, – sako vyras.
Užkemša kraujagyslę
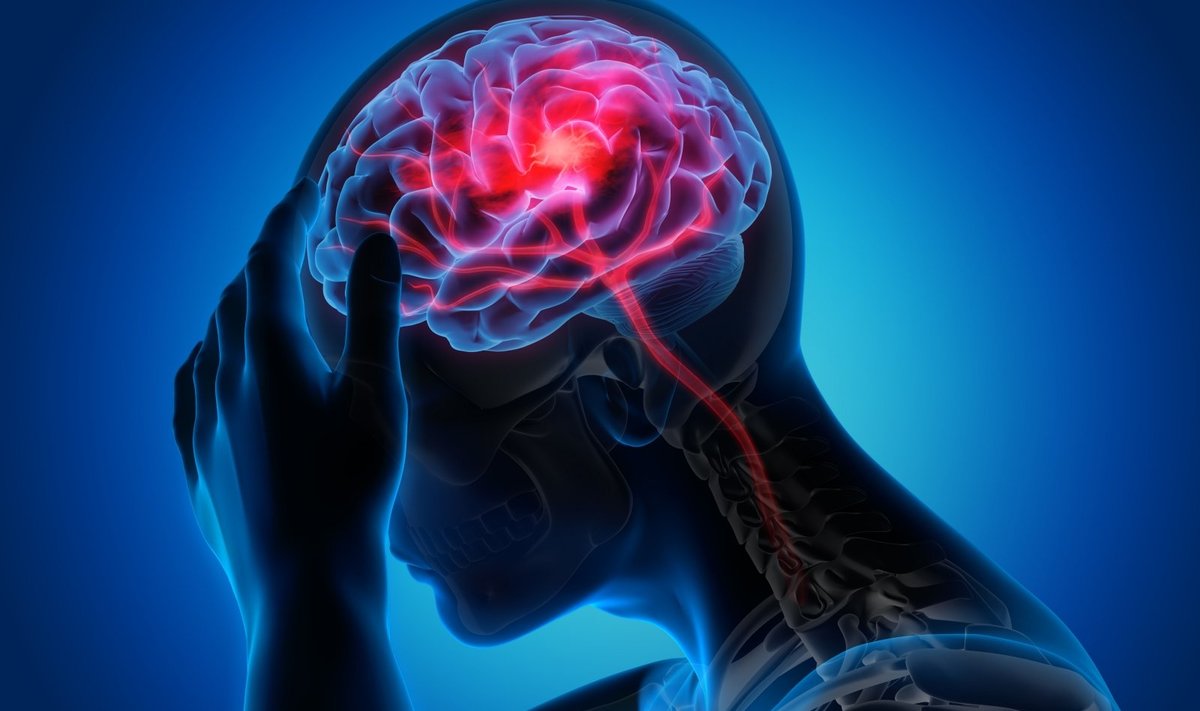
Insultas – galvos smegenų ląstelių žūtis. Per metus jis ištinka net 11 tūkstančių Lietuvos žmonių. Ši liga skirstoma į dvi rūšis pagal tai, dėl ko ji atsiranda. Hemoraginiu insultas vadinamas tada, kai smegenų ląstelės žūva dėl to, kad į jas išsilieja kraujas, o išeminiu – kai užsikemša kraujagyslė, tada smegenų audinys negauna deguonies ir žūva.
Didžioji dalis insultų būna išeminiai. Kraujotaka galvos smegenyse gali sutrikti dėl to, kad ten, kaip ir širdies kraujagyslėse, susidaro aterosklerozinės plokštelės, kurios didėja tol, kol užkemša kraujagyslę. Tačiau didelė dalis išeminių insultų vis dėlto įvyksta todėl, kad kraujagyslėse įstringa su kraujo srove atkeliavęs krešulys.
„Galvos smegenų kraujagysles dažniausiai užkemša širdyje susidaręs trombas“, – teigia Lietuvos sveikatos mokslų universiteto ligoninės Kauno klinikų Kardiologijos klinikos Širdies aritmijų skyriaus vadovas profesorius Aras Puodžiukynas.
Dažniausiai pasitaikantis širdies ritmo sutrikimas yra prieširdžių virpėjimas. Šio sutikimo metu prieširdžiuose gali formuotis trombai. Jei jie atitrūksta nuo prieširdžių ausytės, kraujas juos gali nunešti į daugelį organų. Jei krešulys susiformuoja dešiniajame prieširdyje, dažniausiai nukeliauja į plaučius, kurie, pasak profesoriaus, turi galingą trombų tirpinimo sistemą, todėl rečiau sukelia sunkių padarinių.
Tačiau jei krešulys susiformuoja kairiojo prieširdžio ausytėje, dėl žmogaus anatominių savybių jam tiesiausias kelias – į smegenis.
„O smegenys yra labai jautrios deguonies stokai, jų ląstelės gali žūti per kelias minutes“, – teigia profesorius.
Ne visi nutuokia apie pavojų
Dažniausiai pasitaikantis ilgalaikis širdies ritmo sutrikimas yra prieširdžių virpėjimas – net 3 proc. suaugusių žmonių serga, ir kas ketvirtam vyresniam kaip 40 metų asmeniui yra rizika jį patirti.
Kodėl, esant tokiam pavojui, prieširdžių virpėjimu sergantys žmonės nesikreipia į specialistus, nesigydo?
„Pirmiausia ne visi jaučia, – sako profesorius. – Žmonių širdies susitraukimų dažnis gali būti skirtingas – nenormaliai tankus, pavyzdžiui, 140–200 kartų per minutę, tokie žmonės būna arti pavojingos ribos. Tačiau kitiems širdis gali susitraukinėti beveik normaliai, ir jie gali nepajusti, kad kažkas blogai. Kita priežastis – ritmo sutrikimai ištinka priepuoliais.
Daugelis ligonių mano, kad jei ritmas tapo normalus, pavojus praėjo. Tačiau paradoksas – didžiausias pavojus, kad krešulys išlėks iš širdies, kaip tik yra tuomet, kai atsikuria normalus ritmas.
Todėl labai svarbu, kad, normalizavus širdies ritmą, bent jau keturias savaites ligonis vartotų kraujo krešėjimą reguliuojančių vaistų. O vėliau – pagal tromboembolinių komplikacijų riziką: didžiajai daugumai pacientų antikoaguliantus reikia vartoti pastoviai.“
Būtina vartoti vaistus
Prof. Aras Puodžiukynas pabrėžia, kad vaistai smarkiai mažina riziką dar kartą patirti insultą, todėl labai svarbu jų vartoti. Yra dvi grupės vaistų, kurie reguliuoja kraujo krešėjimą. Senieji – vitamino K geriamieji antikoaguliantai, iš kurių dažniausiai skiriamas preparatas yra varfarinas, ir prieš keletą metų imti plačiai vartoti ne vitamino K geriamieji antikoaguliantai.
Pasak profesoriaus, abu vaistai sėkmingai saugo ligonius nuo komplikacijų, tačiau varfarinas yra „įnoringas“ vaistas. Jį vartojantys pacientai turi reguliariai – vidutiniškai kartą per mėnesį – tikrintis kraujo krešėjimą, ir pagal tai gydytojai reguliuoja vaisto dozę. Be to, šis vaistas sąveikauja su kitais vaistais ir netgi su maistu, dėl to kraujas gali krešėti ne taip, kaip reikia, todėl labai svarbu, kad ligoniai ne tik tvarkingai ir atsakingai vartotų šį vaistą, bet ir paisytų daugelio kitų taisyklių, pavyzdžiui, saikingai valgytų kai kuriuos maisto produktus.
„Skandinavijos šalyse, kur gydytojai turi didžiulę patirtį, o pacientai labai drausmingi, atliekant tyrimus naujųjų vaistų efektyvumas buvo panašus, kaip varfarino. Tačiau šalyse, kur drausmės mažiau, naujieji antikoaguliantai pasirodė pranašesni“, – teigia profesorius.
Taip yra todėl, kad, skyrus ne vitamino K geriamąjį antikoaguliantą, pacientui nereikės keisti vaisto dozės ir kas mėnesį tirti kraujo, o vartojantys varfariną taip elgtis negali. Kitais tyrimais buvo nustatyta, kad dėl minėtų priežasčių net pusę laiko vartojantys varfariną žmonės nėra apsaugoti nuo insulto arba nukraujavimo.
„Vartojant ne vitamino K geriamuosius antikoaguliantus, nereikia galvoti, ką valgai, nes nėra sąveikos su maistu ir daug mažiau sąveikos kitais vaistais, nereikia sekti kraujo krešėjimo rodiklių, nereikia keisti vaisto dozės ir lankytis pas gydytoją kas mėnesį. Taip pat nereikia ir reguliarių kraujo tyrimų, kas turi daug reikšmės, ypač dabar, COVID–19 epidemijos metu, – sako prof. A. Puodžiukynas. – Paradoksas, kad epidemijos, kuri tikrai yra pavojinga, metu dėl grėsmės gyventojams sveikatos sistema pasidaro nepatogi tiems žmonėms, kurie serga kitomis sunkiomis ligomis ir negali gauti kvalifikuotos pagalbos, o pasekmės gali būti ilgalaikės. Tokios, kurių net nesuskaičiuosime.“
Pacientai kartais netiriami
„Lietuvoje gydydami prieširdžių virpėjimą, kraujo krešumą pakankamai gerai reguliuojame tik maždaug trečdaliui pacientų. Kiti gydomi nepakankamai ne todėl, kad gydytojai „nemoka“, o todėl, kad vaisto veikimas sudėtingas – jo dozė yra nenuspėjama, todėl būtina nuolat sekti, ar vaistas tinkamai veikia kraujo krešėjimą, ir keisti dozę, jei nepavyksta pasiekti tikslinių krešėjimo rodiklių.
Todėl pacientas yra „pririštas“ prie kraujo tyrimų. Ši problema egzistuoja visame pasaulyje“, – teigia Kauno klinikų Šeimos medicinos klinikos gydytojas doc. Gediminas Urbonas.

Gydytojas pabrėžia, kad dabar, COVID–19 pandemijos metu, kaip niekad anksčiau aktualu supaprastinti ne vitamino K geriamųjų skyrimo tvarką, nes dalis žmonių, kurie vartoja varfariną, bijo ateiti tikrintis kraujo.
„Šiuos žmones gali ištikti insultas arba didelis kraujavimas į galvos smegenis ar virškinamąjį traktą“, – teigia doc. G. Urbonas.
Skiria nekompensuojamuosius
„Paradoksas – ne vitamino K geriamųjų antikoaguliantų skyrimas ir dozavimas yra žymiai paprastesnis negu varfarino, tačiau jų šeimos gydytojai skirti negali, – tvirtina specialistas. – Vaistų kompensavimo tvarka yra parengta ne tam, kad pacientui būtų lengviau gauti reikiamą vaistą reikiamu laiku, o tam, kad būtų ribojamas tam tikrų vaistų skyrimas. Šią tvarką nustato SAM esanti vaistų kompensavimo komisija, kuri pavaldi politinei vadovybei. Tai daugiau politinis negu sveikatos dalykas.“
Doc. G. Urbonas sako, kad dabar, pandemijos akivaizdoje, šeimos gydytojai visiems pacientams, kurie tik išgali įpirkti, stengiasi skirti nebe varfariną, o ne vitamino K geriamuosius antikoaguliantus.
„Tai reiškia, kad šie žmonės niekuomet nebegalės gauti kompensuojamojo vaisto, nebent vėl pusei metų sugrįžtų prie varfarino ir būtų įrodyta, kad šiuo vaistu jiems nepavyksta pasiekti tikslinio kraujo krešėjimo. Tuomet šeimos gydytojas galėtų siųsti pacientą pas kardiologą, šis kompensuojamuosius vaistus išrašytų trims mėnesiams ir tik suvaikščiojus kurpaites, suverpus ratelį, šeimos gydytojui būtų suteikta teisė išrašyti šio vaisto kompensuojamuosius receptus“, – sako doc. G. Urbonas.